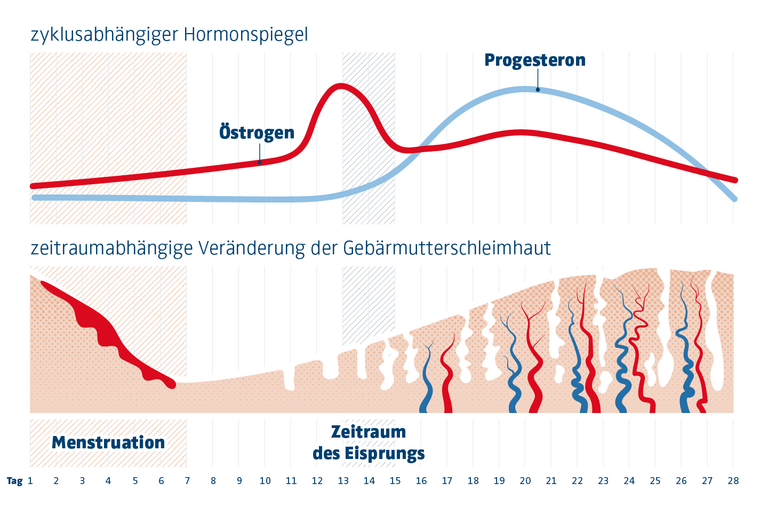
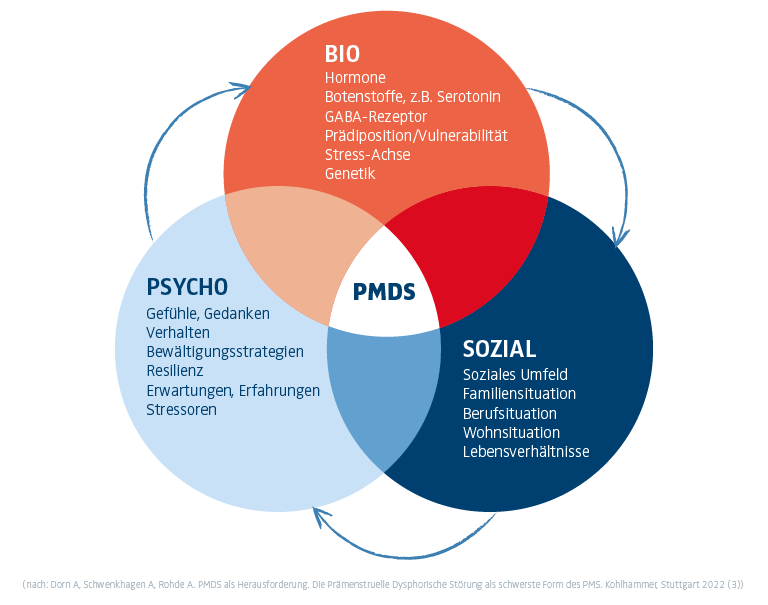
Alternative Behandlungsmöglichkeiten für PMS
Dr. Caspari greift auch auf naturheilkundliche Behandlungsmethoden zurück. Zum Beispiel auf Mönchspfeffer, der rezeptfrei erhältlich ist. Seine Wirkung ist wissenschaftlich zwar nicht nachgewiesen, doch viele Frauen haben damit Erfolg, berichtet Dr. Caspari.
Eine weitere Empfehlung der Ärztin ist Sport. Der hilft immer, sagt Dr. Caspari, und auch eine gute Schlafhygiene kann förderlich sein, wenn Frauen unter PMS leiden. Zu letzterer gehören nicht nur ein dunkles, kühles Schlafzimmer, sondern auch die immer gleichen Prozeduren vor dem Schlafengehen und mindestens sieben bis acht Stunden Schlaf.
Somit gibt es gute Alternativen zu hormonellen Präparaten. Diese möchten viele Frauen, die zu Dr. Caspari kommen, nur ungern einnehmen. „Manche Frauen haben eine große Angst davor, dass wir die Pille aufschreiben. Sie wollen nicht auf die Pilleneinnahme reduziert werden und gehen daher häufig gar nicht erst zum Gynäkologen.“
Für viele Frauen führt daher der erste Weg oft nicht zum Gynäkologen, sondern ins Internet, berichtet Dr. Caspari. Häufig informieren Patientinnen sich bei Influencern auf Social Media.
Doch wenn extreme Stimmungsschwankungen auftreten, ist eine professionelle Behandlung und die Beratung durch einen Gynäkologen sinnvoll. Ist der Leidensdruck hoch, rät Dr. Caspari den betroffenen Frauen immer, einen Arzt aufzusuchen.